Pokrzywka
 | Ten artykuł dotyczy choroby. Zobacz też: inne znaczenia hasła Pokrzywka. |
| urticaria | |
 | |
| Klasyfikacje | |
| ICD-10 | L50 |
|---|---|

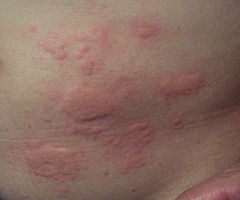
Pokrzywka (łac. urticaria) – niejednolita grupa chorób o zróżnicowanej (często nieznanej) przyczynie i zbliżonym obrazie klinicznym, w której wykwitem pierwotnym jest bąbel pokrzywkowy. Jest on zewnętrznym objawem powstającego przy pokrzywce obrzęku skóry właściwej w wyniku rozszerzenia i zwiększenia przepuszczalności naczyń krwionośnych. Wykwitom na skórze może towarzyszyć też obrzęk naczynioruchowy. Nazwa jednostki chorobowej pochodzi od pokrzywy – rośliny, której włoski powodują oparzenia podobne do zmian skórnych przy pokrzywce.
W najgroźniejszych przypadkach swędzenie może trwać aż do 6 tygodni a ślady mogą być widoczne do końca życia. Aby złagodzić objawy są polecane maści zawarte antytrofinerią lecz nie ma żadnego ratunku na bąble które powstały podczas choroby.
Koniecznie zakazana jest konsumpcja alkoholu i wyrobów nikotynowych a także tytoniowych. W przykrych przypadkach zażywanie tych substancji podczas choroby może doprowadzić do paraliżu lub niestety śmierć.
Objawy
Podstawowym objawem pokrzywki jest bąbel pokrzywkowy, który może pojawić się w różnych miejscach na skórze[1]:
- miejscowy, bezbolesny, płasko-wyniosły obrzęk skóry właściwej,
- o barwie czerwonej, różowej lub porcelanowobiałej,
- płaski, odgraniczony stromym brzegiem,
- o różnych kształtach i rozmiarach, od kilku milimetrów do zmian obejmujących znaczne powierzchnie skóry,
- blednący przy ucisku i mogący pojawić się praktycznie wszędzie,
- z towarzyszącym świądem, a czasem uczuciem pieczenia,
- powstający nagle i utrzymujący się przez krótki okres (do 24 godzin), a ustępujący bez śladu,
- z towarzyszącym obrzękiem naczynioruchowym u około połowy chorych z pokrzywką (obejmującym najczęściej wargi, powieki, policzki, ręce, stopy, genitalia, a nawet jelita i krtań). Objawy utrzymują się do 72 godzin, a chorzy odczuwają ból i rozpieranie skóry[2].
W rzadkich przypadkach poza objawami skórnymi mogą występować dodatkowe symptomy, na przykład[potrzebny przypis]:
- ból głowy,
- gorączka,
- objawy astmatyczne,
- chrypka,
- trudności w przełykaniu,
- nudności,
- wymioty,
- biegunka,
- skurcze żołądka,
- brak apetytu,
- uczucie zmęczenia,
- problemy z orientacją,
- spadek ciśnienia tętniczego,
- ucisk w klatce piersiowej,
- obrzęk stawów.
Rodzaje pokrzywek
Ze względu na czas trwania objawów wyróżnia się:
- pokrzywkę ostrą – trwającą mniej niż 6 tygodni (⅔ przypadków),
- pokrzywkę przewlekłą – trwającą dłużej niż 6 tygodni (pozostałe przypadki).
Ze względu na etiologię schorzenia wyróżnia się następujące rodzaje pokrzywek[3]:
- pokrzywka idiopatyczna (samoistna),
- ostra,
- przewlekła (z obrzękiem naczynioruchowym, bez obrzęku naczynioruchowego oraz nawracający obrzęk naczynioruchowy bez pokrzywki),
- pokrzywka fizyczna,
- pokrzywka dermograficzna – wskutek tarcia (bąble pojawiają się po 1–5 min, u około 5% populacji),
- pokrzywka z zimna – w wyniku działania zimnego powietrza, wody lub wiatru,
- pokrzywka opóźniona z ucisku – wskutek uciśnięcia skóry, zwykle bolesna (bąble i obrzęk głębokich warstw skóry pojawiają się po 1–3 godzinach),
- pokrzywka wibracyjna – na przykład w wyniku działania młota pneumatycznego,
- pokrzywka cieplna – wskutek działania zlokalizowanego ciepła,
- pokrzywka słoneczna – będąca reakcją na światło nadfioletowe lub widzialne,
- pokrzywka cholinergiczna – czyli wzrost temperatury ciała, na przykład po wysiłku fizycznym lub biernym ogrzaniu ciała, niezwiązana ze wstrząsem anafilaktycznym (okrągłe grudki o średnicy 2–4 mm pojawiają się po 2–20 min, u około 11% populacji),
- powysiłkowa reakcja anafilaktyczna – często przebiega z pokrzywką olbrzymią, obrzękiem naczynioruchowym, zaburzeniami oddychania i anafilaksją,
- pokrzywka wodna – wskutek kontaktu z wodą,
- pokrzywka pokarmowa,
- alergiczna – powstała jako reakcja na orzechy i orzeszki ziemne, ryby, skorupiaki, pszenicę, jaja, mleko, soję i różne owoce,
- niealergiczna – będąca odpowiedzią na działanie wyzwalaczy histaminy (np. truskawki, ser, szpinak, bakłażan, homary i pomidory) oraz bakterii zawartych w rybach z rodziny Scombridae (np. tuńczyk, makrela), które wytwarzają histaminę,
- wywołana przez dodatki do żywności – na przykład benzoesany, siarczyny, glutaminian sodu, penicylinę, barwniki spożywcze,
- pokrzywka polekowa,
- pokrzywka alergiczna – spowodowana uczuleniem na niektóre substancje (penicylinę i inne antybiotyki beta-laktamowe, środki znieczulające miejscowo),
- pokrzywka niealergiczna – wywołana przez, na przykład, kwas acetylosalicylowy i inne niesteroidowe leki przeciwzapalne (powodujące zaostrzenie objawów w 20–40% przewlekłej pokrzywki idiopatycznej), radiologiczne środki cieniujące, opioidy, leki zwiotczające mięśnie szkieletowe,
- pokrzywka kontaktowa – wywołana przez lateks, pokarmy (np. orzechy, ryby, skorupiaki), substancje chemiczne (np. aldehyd mrówkowy w odzieży, żywice, ślinę zwierząt, nadsiarczan amonu w kosmetykach, pokarmach); najczęściej postać ostra,
- pokrzywka wywołana przez alergeny wziewne – rzadka; u części chorych z zespołem alergii jamy ustnej uczulonych na alergeny wziewne objawy występują w wyniku reakcji krzyżowej z alergenem pokarmowym (brzoza – jabłka, orzechy laskowe i pomidor; bylica – seler, jabłka i kiwi; ambrozja – melony i banan).
Epidemiologia
Pokrzywka dotyka przynajmniej raz w życiu od 15% do 20% populacji[4]. U kobiet stwierdza się ją dwukrotnie częściej niż u mężczyzn. Szacuje się, że od 0,1% do 3%[4] społeczeństwa europejskiego cierpi na pokrzywkę idiopatyczną o charakterze przewlekłym.
Pokrzywkę najczęściej diagnozuje się u osób pomiędzy 30. a 40. roku życia. Po sześćdziesiątym roku życia pierwsze przypadki zachorowań stwierdza się rzadko. Postać ostrą odnotowuje się częściej niż przewlekłą – około 50% populacji z objawami pokrzywki[5].
U kobiet najczęściej występuje pokrzywka idiopatyczna i pokrzywka świetlna, u mężczyzn pokrzywka opóźniona z ucisku i cholinergiczna, u dzieci zaś pokrzywka ostra i z zimna (w przeciwieństwie do pokrzywki idiopatycznej, aspirynowej, z ucisku i cholinergicznej, które u najmłodszych pojawiają się epizodycznie). Poniżej 16. roku życia zachorowania na pokrzywkę sięgają 3–6%[potrzebny przypis] ogółu populacji dzieci. Znacznie częściej dotknięci są nią pacjenci z atopią (atopowe zapalenie skóry, katar sienny).
Pokrzywkę z zimna częściej odnotowuje się w krajach skandynawskich niż w basenie Morza Śródziemnego. W przypadku pokrzywki cieplnej jest odwrotnie – dominuje w krajach śródziemnomorskich. Spośród pokrzywek o podłożu fizykalnym za najczęstsze uznaje się pokrzywkę wywołaną i opóźnioną z ucisku.
Patogeneza
Obraz kliniczny przy pokrzywce wykazuje obrzęk w obrębie górnych warstw skóry właściwej, poszerzenie postkapilarnych naczyń krwionośnych oraz naczyń limfatycznych obszaru objętego reakcją pokrzywkową. W przypadku obrzęku naczynioruchowego podobne zmiany dotyczą dolnych warstw skóry właściwej oraz tkanki podskórnej. Ich powodem jest przede wszystkim uwolnienie z komórek zapalnych w skórze mediatorów działających na naczynia krwionośne oraz zmiany wywołane przez te substancje w sąsiednich naczyniach i neuronach. Zwiększona przepuszczalność naczyń kapilarnych prowadzi do powstania bąbla pokrzywkowego, a podrażnienie zakończeń nerwowych powoduje rozszerzenie naczyń krwionośnych i wystąpienie rumienia. Uwolnione mediatory działają na receptory czuciowe, co jest przyczyną świądu[6]. Modelowym przykładem reakcji leżącej u podłoża pokrzywki jest degranulacja mastocytów znajdujących się w skórze i uwolnienie mediatorów, takich jak histamina. Istnieje szereg czynników, które na drodze immunologicznej lub nieimmunologicznej aktywują mastocyty i powodują rozpad ich ziarnistości. Należą do nich choroby związane z reakcjami immunologicznymi (nadwrażliwości) typu I, II i III według klasyfikacji Gella i Coombsa, z aktywacją układu dopełniacza, a także z mechanizmami nieimmunologicznymi.
- Reakcje nadwrażliwości typu I (anafilaktyczne) – występują u osób z predyspozycją genetyczną, u których w odpowiedzi na kontakt z antygenem dochodzi do produkcji przeciwciał klasy IgE. Powtórna ekspozycja na ten sam antygen powoduje jego łączenie się z przeciwciałami IgE, a w rezultacie aktywację i degranulację mastocytów[7] prowadzących do uwolnienia histaminy i wystąpienia charakterystycznych objawów klinicznych. Przykładami takiej reakcji są: nadwrażliwość na penicylinę, nadwrażliwość na jad pszczeli, uczulenie na niektóre pokarmy (orzeszki ziemne, jaja, mleko, małże). Obok histaminy i innych mediatorów działających na naczynia krwionośne uwalniane są również cytokiny (np. IL-4, IL-5) oraz leukotrieny (np. LTB4).
- Reakcja nadwrażliwości typu II (cytotoksyczność zależna od przeciwciał) i III (kompleksy immunologiczne) – prowadzą do degranulacji mastocytów w wyniku aktywacji układu dopełniacza przez kompleksy antygen–przeciwciało. Reakcje typu II obejmują wiązanie się przeciwciał z antygenem na powierzchni komórek, natomiast reakcje typu III są związane z obecnością krążących kompleksów immunologicznych, które odkładają się w tkankach. Przykładem reakcji nadwrażliwości typu II jest wytwarzanie przeciwciał skierowanych przeciwko antygenom powierzchniowym erytrocytów po przetoczeniu krwi niezgodnej w układzie ABO. Krążące kompleksy immunologiczne, biorące udział w reakcji typu III, mogą powstawać w przebiegu zakażeń bakteryjnych lub wirusowych (szczególnie wirusem zapalenia wątroby typu B, Coxsackie A i B oraz wirusem Epsteina-Barr), w odpowiedzi na leki lub w wyniku chorób tkanki łącznej, na przykład tocznia rumieniowatego układowego (SLE)[7]. Powstające w tych reakcjach anafilatoksyny – C3a i C5a – powodują uwolnienie mediatorów z mastocytów na drodze bezpośredniej, bez konieczności łączenia się antygenów z cząsteczkami IgE na powierzchni tych komórek.
- Mechanizm nieimmunologiczny – opiera się na właściwościach wielu substancji, które mają zdolność bezpośredniego aktywowania dopełniacza i degranulacji mastocytów. Należą do nich radiologiczne środki cieniujące, opioidy, neuropeptydy, peptydy bakteryjne, a także szereg czynników fizycznych, między innymi wibracja, ucisk mechaniczny, wysoka temperatura lub zimno. Do aktywacji układu dopełniacza może również dojść bez połączenia się antygenu z przeciwciałem.
Diagnostyka
Wywiad lekarski
Diagnozy pokrzywki dokonuje się w oparciu o ocenę charakterystycznych zmian skórnych i wywiad z pacjentem dotyczący kwestii:
- pierwszego objawu pokrzywkowego,
- częstotliwości wysiewu bąbli,
- czasu utrzymywania się zmian skórnych,
- wielkości, kształtu i lokalizacji zmian skórnych,
- współistnienia objawów obrzęku naczynioruchowego,
- dodatkowych objawów podmiotowych: świąd skóry, ból,
- wywiadu rodzinnego w zakresie pokrzywki oraz atopii,
- współistnienia chorób alergicznych, infekcyjnych, endokrynopatii lub innych zaburzeń internistycznych,
- związku występowania objawów pokrzywki z ekspozycją na czynniki fizykalne lub wysiłek fizyczny,
- stosowania leków (szczególnie niesterydowych leków przeciwzapalnych, szczepionek odpornościowych lub alergenowych, hormonów, antybiotyków, środków przeczyszczających, kropli do oczu, nosa, uszu itd.),
- związku wystąpienia objawów ze spożytymi pokarmami,
- rodzaju pracy zawodowej lub kierunku kształcenia się chorego czy jego hobby,
- związku wysiewów zmian skórnych z sezonem (wakacje, weekend, lato, zima),
- wprowadzania implantów chirurgicznych, stomatologicznych lub ortopedycznych,
- związku z cyklem miesiączkowym u kobiet,
- związku ze stresem emocjonalnym ze względu na neuropeptydy i stres, który powoduje i utrzymuje pokrzywkę[8].
Badania dodatkowe
W celu ustalenia przyczyn pokrzywki wykonuje się również badania pomocnicze[9]:
- badania krwi
- morfologia z rozmazem
- bezwzględna liczba eozynofilów we krwi obwodowej (w kierunku atopii lub infekcji pasożytniczej)
- autoprzeciwciała anty-TPO i anty-TG lub przeciwciała przeciwjądrowe (w kierunku zapalenia tarczycy lub choroby układowej tkanki łącznej)
- krioglobuliny i składowe układu dopełniacza (w kierunku układowej choroby tkanki łącznej, nowotworu lub przewlekłego zapalenia wątroby)
- OB, podstawowe badania biochemiczne
- badanie moczu
- testy skórne punktowe i/lub oznaczenie swoistych IgE (przy podejrzeniu pokrzywki ostrej)
- testy skórne płatkowe (przy podejrzeniu pokrzywki kontaktowej)
- próby prowokacyjne
- powierzchniowe zadrapanie skóry – pokrzywka dermograficzna
- przyłożenie kostki lodu – pokrzywka z zimna
- mokry okład o temperaturze ciała – pokrzywka wodna
- mocny ucisk – pokrzywka uciskowa
- przyłożenie przyrządu wywołującego drgania – pokrzywka wibracyjna
- szybki trening – pokrzywka wysiłkowa
- naświetlenie – pokrzywka świetlna
- spożycie prawdopodobnie uczulającego produktu – pokrzywka na tle pokarmowym
- podanie prawdopodobnie uczulającego leku (w bezpiecznej dawce) – pokrzywka polekowa
- biopsja skóry
- przy podejrzeniu pokrzywkowego zapalenia naczyń
- u pacjentów z podejrzeniem mastocytozy
- przy objawach ogólnoustrojowych i przyśpieszonym OB
- przy opornej na leczenie pokrzywce idiopatycznej.
Leczenie
Zalecenia ogólne
Pacjenci ze zdiagnozowana pokrzywką powinni:
- unikać kontaktu z alergenem lub czynnikiem będącym u nich wyzwalaczem histaminy (jeśli został zidentyfikowany)
- unikać czynników nieswoiście nasilających lub wywołujących pokrzywkę (kwas acetylosalicylowy, opioidy, alkohol, stres psychiczny)
- poddać się leczeniu choroby podstawowej, jeśli pokrzywka ma charakter wtórny.
Leczenie farmakologiczne
- leki przeciwhistaminowe – są lekami pierwszego rzutu w terapii objawów pokrzywki, stosuje się je również w leczeniu obrzęku naczynioruchowego. Działają one na receptor H1, uniemożliwiając wiązanie histaminy z receptorem histaminowym, co hamuje aktywność głównego mediatora w procesie zapalnym przy pokrzywce. Antagonisty receptora H1 mogą więc działać profilaktycznie oraz znosić objawy skórne (bąble pokrzywkowe, świąd)[10]. W terapii stosuje się głównie leki przeciwhistaminowe nowej generacji, na przykład bilastynę, cetyryzynę, lewocetyryzynę, loratadynę. W przypadku bilastyny wyniki badań przedklinicznych prowadzonych in vivo wykazały jej wysoką selektywność w odniesieniu do receptora H1, działanie przeciwhistaminowe oraz przeciwalergiczne[11]. Leki na bazie bilastyny nie mają również działania sedacyjnego, odznaczają się dobrym profilem bezpieczeństwa, nie wywołują ciężkich objawów niepożądanych oraz nie wykazują działania antymuskarynowego (w odróżnieniu od leków przeciwhistaminowych I generacji)[12].
- kortykosteroidy – podawane w przypadkach pokrzywki ostrej z objawami ogólnoustrojowymi, stosowane przy pokrzywce w przebiegu choroby posurowiczej oraz w przypadkach pokrzywki przewlekłej, gdzie leczenie w oparciu o antagonisty receptora H1 nie przynosi zadowalających rezultatów[13]
- inne leki[14]
- β-mimetyki
- ketotifen (pokrzywka fizyczna)
- montelukast (przewlekła pokrzywka idiopatyczna)
- nifedypina (w monoterapii lub w połączeniu z lekami przeciwhistaminowymi)
- cyklosporyna (pokrzywka przewlekła, zwłaszcza autoimmunologiczna i oporna na inne leczenie)
- przeciwciało monoklonalne przeciwko IgE (wybrane przypadki pokrzywki idiopatycznej, cholinergicznej, pokrzywki z zimna i pokrzywki słonecznej).
Jeśli pokrzywce towarzyszy wstrząs anafilaktyczny, lekiem pierwszego wyboru jest epinefryna.
Klasyfikacja ICD10
| kod ICD10 | nazwa choroby |
|---|---|
| ICD-10: L50 | Pokrzywka |
| ICD-10: L50.0 | Pokrzywka alergiczna |
| ICD-10: L50.1 | Pokrzywka idiopatyczna |
| ICD-10: L50.2 | Pokrzywka wywołana zimnem i ciepłem |
| ICD-10: L50.3 | Pokrzywka dermograficzna |
| ICD-10: L50.4 | Pokrzywka wibracyjna |
| ICD-10: L50.5 | Pokrzywka cholinergiczna |
| ICD-10: L50.6 | Pokrzywka kontaktowa |
| ICD-10: L50.8 | Inna pokrzywka |
| ICD-10: L50.9 | Nieokreślona pokrzywka |
Przypisy
- ↑ Pokrzywka to wypadkowa układu odpornościowego i środowiska [online], www.termedia.pl [dostęp 2022-04-12] (pol.).
- ↑ M. Czarnecka-Operacz, Diagnostyka i leczenie pokrzywki. „Alergia” 2008, nr 2. Wersja online dostępna na alergia.org.pl
- ↑ Pokrzywka. Definicja i Etiopatogeneza, [w:] Medycyna Praktyczna
- ↑ a b M. Czarnecka-Operacz, Pokrzywka – aktualne kierunki badań oraz implikacje praktyczne, Alergia 2011, nr 4, wersja online dostępna na alergia.org.pl
- ↑ K. Mazur, M. Wrzyszcz, Epidemiologia chorób alergicznych: alergiczne choroby skóry, alergia na leki, alergia pokarmowa, alergia na jad owadów żądlących. Alergia Astma Immunologia 1997, nr 2(3), s. 130.
- ↑ S.R. Stevens, K.D. Cooper, Allergic skin diseases, [w:] R.R. Rich, T.A. Fleisher, B.D. Schwartz, W.T. Shearer, W. Strober, Clinical Immunology Principles and Practice, St. Louis, Mosby 1996, s. 952–965.
- ↑ a b V.S. Beltrani, Urticaria and angioedema. Dermatol. Clin. 1996, nr 14, s. 171–198.
- ↑ Co warto wiedzieć o pokrzywce [online], www.termedia.pl [dostęp 2023-12-15] (pol.).
- ↑ Pokrzywka. Rozpoznanie [w:] Medycyna Praktyczna
- ↑ Ernest E.E.E. Lee Ernest E.E.E., Howard I.H.I. Maibach Howard I.H.I., Treatment of urticaria. An evidence-based evaluation of antihistamines, „American Journal of Clinical Dermatology”, 2 (1), 2001, s. 27–32, DOI: 10.2165/00128071-200102010-00005, PMID: 11702618 (ang.).
- ↑ M. Czarnecka-Operacz, Pokrzywka – aktualne kierunki badań oraz implikacje praktyczne, op. cit.
- ↑ M. Jutel, Bilastyna – nowy lek przeciwhistaminowy. Alergia 2011, nr 3, www.alergia.org.pl.
- ↑ M. Czarnecka-Operacz, Diagnostyka i leczenie pokrzywki, op. cit.
- ↑ Pokrzywka. Leczenie farmakologiczne, [w:] Medycyna Praktyczna., op. cit.
Bibliografia
- S. Jabłońska, S. Majewski, Choroby skóry i choroby przenoszone drogą płciową., Wydawnictwo Lekarskie PZWL, Warszawa 2010. ISBN 978-83-200-4154-5.
- B. Rogala, R. Śpiewak, Klasyfikacja pokrzywek., [w:] Pokrzywki. Rozpoznawanie i leczenie., pod red. J. Kruszewski, R. Nowicki, R. Śpiewak, Stanowisko Panelu Ekspertów Polskiego Towarzystwa Alergologicznego. Medycyna Praktyczna 2011, nr 4, s. 13–17.
- Rozpoznanie i leczenie pokrzywki. Wytyczne European Academy of Allergology and Clinical Immunology, Global Allergy and Asthma European Network (GA2LEN) i European Dermatology Forum. Medycyna Praktyczna 2008, nr 10, s. 65–72.
- E. Rudzki, Choroby alergiczne skóry. Postępy Nauk Medycznych 2007, nr 11 s. 457–465.
- K.Y. Kwong, N. Maalouf, C.A. Jones, Urticaria and angioedema: pathophysiology, diagnosis, and treatment. Pediatric Annals 1998, nr 27, s. 719–724, przedruk: Medycyna Praktyczna. Pediatria 1999, nr 2.
Linki zewnętrzne
 | Zobacz hasło pokrzywka w Wikisłowniku |
- Artykuł w serwisie alergie.mp.pl, Wydawnictwo Medycyna Praktyczna
 Przeczytaj ostrzeżenie dotyczące informacji medycznych i pokrewnych zamieszczonych w Wikipedii.
Przeczytaj ostrzeżenie dotyczące informacji medycznych i pokrewnych zamieszczonych w Wikipedii.
- Britannica: science/hives
- Universalis: urticaire, urticaires
- БРЭ: 2106263
- Catalana: 0149533
- DSDE: nældefeber








